Lectura 4:00 min
El VIH/Sida en América Latina
A 35 años de identificar el VIH como causa de Sida, aún hay estigmatización e ignorancia que impiden su erradicación.
VIH. Estas tres letras significaban una sentencia de muerte hace 35 años, cuando el virus se vinculó por primera vez al Síndrome de Inmunodeficiencia Adquirida (Sida).
El 23 de enero de 1983, el científico Luc Montagnier, del Instituto Pasteur de París, identificó por primera vez el Virus de Inmunodeficiencia Humana (VIH) como la causa del Sida, una enfermedad que pronto se convertiría en una de las peores epidemias en la historia.
hoy en día las personas pueden vivir con VIH, el conocimiento de la enfermedad ha mejorado sustancialmente y un niño hijo de madre VIH positivo puede nacer del virus.
Para el 2020 se espera lograr el objetivo 90-90-90 propuesto por ONUSIDA. Esto es que 90% de las personas infectadas por el VIH/Sida conozcan su estado, que 90% de ellas reciba tratamiento antirretroviral, y que 90% de quienes estén en tratamiento tengan niveles indetectables del virus.
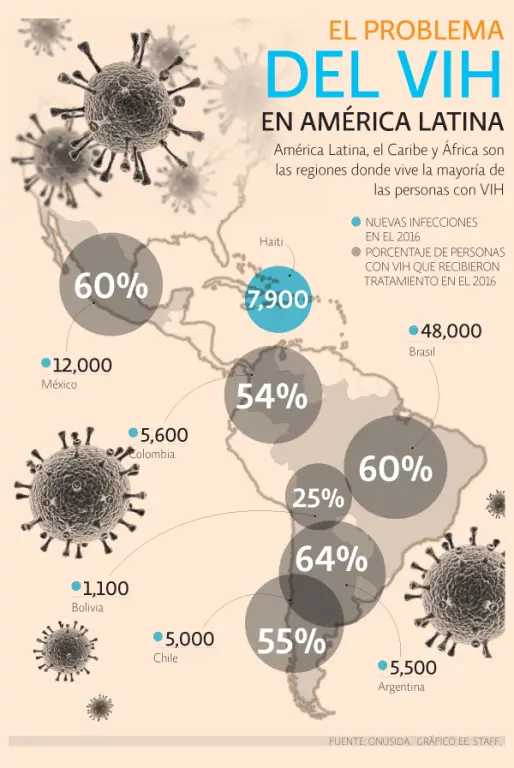
América Latina, el Caribe y África son las regiones donde vive la mayoría de las personas con VIH, señala ONUSIDA en su informe de del 2017, “Ending AIDS: Progress Towards the 90-90-90 Targets”.
Sólo Botswana está entre los siete países del mundo que ya alcanzaron el objetivo 90-90-90, uniéndose a Camboya, Dinamarca, Islandia, el Reino Unido, Singapur y Suecia. En América Latina y el Caribe, sólo cuatro países han logrado al menos uno de los objetivos: Brasil, Chile, Ecuador y Haití. Además, Cuba se convirtió en el 2015 en el primer país del mundo en eliminar la transmisión del VIH de madre a hijo.
Progreso regional
Según el informe de ONUSIDA, en América Latina la cantidad de personas en tratamiento casi se duplicó en seis años, pasando de 32% en el 2010 a 58% en el 2016, aunque hay países como Bolivia, Guatemala, Jamaica, Paraguay, República Dominicana y Surinam que aún intentan superar el tercio de seropositivos en tratamiento.
En este periodo se redujo 12% la mortalidad en América Latina y 45% en el Caribe. En niños de cero a 14 años han bajado las infecciones en 66% desde el 2000, y aumentó de 17 a 53% la cobertura de tratamiento en esa población.
El Estigma como freno
El estigma y la ignorancia siguen obstaculizando los esfuerzos para combatir la enfermedad en los dos continentes. Muchos países aún deben revertir la estigmatización de ciertos segmentos de la población, como los homosexuales y los usuarios de drogas.
En Togo, por ejemplo, una encuesta del Centro Nacional de Lucha contra el Sida (CNLS) muestra que la tasa de infección es de casi una de cada cinco personas entre los hombres homosexuales, en comparación con 2.4% a nivel nacional. En Ruanda, la prevalencia entre las trabajadoras sexuales se estima en 45 por ciento.
“La discriminación que a menudo sufren estos grupos les impide acceder a pruebas de detección y tratamiento antirretroviral”, dijo Claver Dagnra, coordinador de CNLS en Togo, a SciDev.Net.
Dado el éxito de las terapias y el aumentó en la concientización en todo el mundo, el enfoque de la gestión contra el VIH/Sida se ha desplazado hacia la necesidad de que todos los enfermos accedan al tratamiento con medicamentos antirretrovirales. Sin embargo, como resultado, muchos observadores señalan que la prevención debe colocarse una vez más en el corazón de la campaña contra el VIH/Sida para detener su progreso.
En Colombia se estima que el uso de condón en la población general varía entre 9% en jóvenes, 20 y 30% en hombres y mujeres no infectados, y hasta 96% en las trabajadoras sexuales seropositivas.
La situación es casi la misma en Brasil, primer país en desafiar las leyes de patentes que cubren el medicamento antirretroviral AZT, cuando en el 2007 el gobierno suspendió la patente del fármaco efavirenz, lo que permitió al país importar y fabricar un genérico y reducir el costo del tratamiento.
El principal desafío es la propagación de la enfermedad en áreas remotas, donde la población tiene acceso limitado a los servicios de salud, menores ingresos, educación y menos capacidad de las mujeres para exigir el uso del condón.
“Desde que el acceso a retrovirales es universal, el enfoque de prevención se perdió y el foco está sólo en la atención”, dijo a SciDev.Net Felipe Varela Ojeda, investigador del Centro de Análisis e Investigación de Fundar en México.
Sobre la concientización, Marcelo Vila, consultor subregional sobre VIH, tuberculosis y hepatitis en Argentina considera que “el mayor desafío aún es el diagnóstico (...) Muchas personas aún no saben que están infectadas”, dijo a SciDev.Net.