Lectura 8:00 min
Va la vacuna contra el VPH? rumbo a la universalización
En la actualidad existen dos vacunas destinadas a prevenir cánceres asociados a infecciones virales: la vacuna contra el virus de hepatitis B, que puede causar cáncer de hígado, y vacunas contra el Virus del Papiloma Humano, asociado al cáncer cérvicouterino.
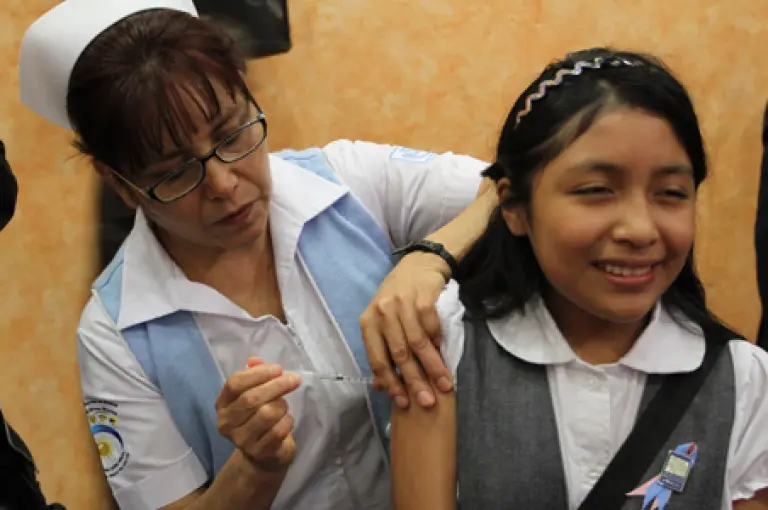
Si pudiera con una inyección prevenir un tipo de cáncer ¿no lo haría de inmediato? En la actualidad existen dos vacunas destinadas a prevenir cánceres asociados a infecciones virales: la vacuna contra el virus de hepatitis B, que puede causar cáncer de hígado, y vacunas contra el Virus del Papiloma Humano, asociado al cáncer cérvicouterino.
En México, el cáncer cervical es un problema de salud pública. Por ello, desde las expectativas de las políticas públicas se le consideraba una agenda inconclusa explica Eduardo Lazcano Ponce, director adjunto del Centro de Investigación en Salud Poblacional del Instituto Nacional de Salud Pública (INSP). Se trata de una enfermedad 100% prevenible y, sin embargo, cada año en México fallecen más de 4,000 mujeres por esta causa .
De ahí que la universalización en México de la vacuna contra el Virus del Papiloma Humano (VPH) es uno de los logros a destacar del 2012.
Durante la Tercera Semana Nacional de Vacunación que inició el 1 de octubre pasado se aplicó la primera dosis de la vacuna contra VPH a todas las niñas de quinto de primaria o menores de 11 años que contaran con la autorización de sus padres. A partir de ese momento, la vacuna contra VPH pasó a formar parte de la Cartilla Nacional de Vacunación con el objetivo de prevenir el cáncer cérvicouterino en todo el país. Una segunda dosis se aplicará seis meses después y, de ser necesario, una tercera dosis será aplicada cinco años después de la segunda dosis.
Sobre este esquema de vacunación, que es diferente al que promueven las farmacéuticas, el Dr. Lazcano explica: El INSP fue comisionado para brindar una recomendación. Propusimos el esquema (vacunar a los) cero, seis y 60 meses que también ha sido adoptado en Quebec, Canadá. Esto nos permitirá seguir muy de cerca cómo se comporta el nivel de anticuerpos en las niñas y decidir, con base en la evidencia científica, si realmente es necesaria o no la tercera dosis .
El esquema mexicano tiene un buen sustento: reduce costos al retrasar la tercera dosis, lo que permite aumentar la cobertura y optimizar los recursos, mientras se acumula evidencia que demuestre si la tercera dosis es realmente esencial. Existe evidencia que dos dosis de la vacuna podrían ser suficientes para proveer una buena protección. En Suiza, acaban de adoptar un esquema de dos dosis con una tercera sólo en caso de ser necesario , dice Lazcano.
MIENTRAS MÁS JOVEN MEJOR
Aunque la vacunación ha mostrado ser muy efectiva en prevenir la infección con los tipos 16 y 18 de VPH responsables de 70% de los casos de cáncer cérvicouterino a nivel mundial , la vacuna no sirve para eliminar al VPH una vez que la persona se infectó. Esto es, no tiene efecto terapéutico.
Por ello es tan importante la política pública de vacunar a las niñas antes de que inicien su vida sexual. Además, diversos estudios han encontrado que entre más temprana sea la edad de vacunación la protección es mayor.
Sin embargo, algunos padres tienen el temor de que vacunar a sus hijas podría modificar su comportamiento sexual o promover la promiscuidad.
No hay nada que apoye esta creencia.
Por el contrario, dos distintos estudios publicados en las revistas Pediatrics y Vaccine en el 2012 echan por tierra ese temor. En ambos estudios (el primero con una muestra de 1,398 niñas en EU y el segundo con 1,052 niñas en Reino Unido) no se encontró diferencia en el comportamiento de las niñas vacunadas en comparación con otras niñas no vacunadas.
En cambio, los datos son claros con respecto al riesgo de infección. En EU, cerca de un tercio de las jóvenes entre 14 y 19 años están infectadas con VPH.
No existe una forma de predecir cuál de tus hijas podría morir de cáncer cérvicouterino en el futuro dice Patti Gravitt, epidemióloga molecular de la Escuela de Salud Pública en Baltimore, Maryland, por ello, para evitar que siga siendo una de las principales causas de muerte en México, es necesario vacunar a todas las niñas antes de que comiencen su vida sexual .
HAY TRATAMIENTO, ?SI SE DETECTA A TIEMPO
¿Qué hay con las mujeres que ya iniciaron su vida sexual? El cáncer de cérvix es tratable si se diagnostica a tiempo.
Existen diversas tecnologías que permiten detectar en forma oportuna la enfermedad dice el Dr. Ponce, pero en nuestro país no se han logrado consolidar programas de atención basados en estas pruebas de detección .
El cáncer cérvicouterino es la segunda causa más común de tumores malignos en mujeres en edad reproductiva (24 a 40 años) y la principal causa de muerte por cáncer en mujeres mayores de 25 años en el sur del país. En la mayoría de los casos, la enfermedad se detecta en etapas avanzadas, cuando el cáncer se ha extendido a otros órganos.
De ahí la insistencia de que toda mujer debe realizarse la Prueba de Papanicolau al menos una vez al año. Esta sencilla prueba permite identificar células precancerosas en el cuello uterino que pueden ser extirpadas para evitar que se conviertan en cáncer.
Haz clic en la imagen para ampliarla
Los varones también deben vacunarse
Debido a la estrecha asociación de ciertos tipos del Virus de Papiloma Humano (VPH) con el cáncer del cuello uterino, existe la percepción de que éste es un problema de salud que atañe exclusivamente a las mujeres.
Los hombres también pueden desarrollar algunos tipos de cáncer por la infección con VPH explica Patti Gravitt, epidemióloga molecular de la Escuela de Salud Pública en Baltimore, Maryland. El VPH puede causar cáncer de la cavidad orofaríngea (amígdalas, lengua, laringe), anal y de pene. Estos tipos de cáncer son difíciles de detectar, por lo que la vacunación es el único método promisorio para su prevención . De hecho, de acuerdo con un estudio publicado en Lancet Oncology en junio del 2012, se estima que en 5% de todos los cánceres humanos, el VPH está involucrado.
Además, algunos tipos de VPH (diferentes a los que causan cáncer) producen verrugas genitales, la infección viral más comúnmente transmitida por vía sexual.
Los condilomas o verrugas genitales son estéticamente muy desagradables y causan gran estrés en los portadores explica Alejandro E. Macías, subdirector de Epidemiología Hospitalaria y Control de Calidad de la Atención Médica del Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán, más aún, en algunos casos el tratamiento se vuelve muy difícil .
DOS TIPOS DE VACUNAS
Actualmente, hay disponibles dos tipos de vacunas contra el VPH.
Gardasil fabricada por Merck & Co., Inc también se conoce como vacuna tetravalente porque contiene péptidos (fragmentos de proteína) de cuatro tipos de VPH: 16 y 18, responsables de 70% de los casos de cáncer cérvicouterino a nivel mundial y de una proporción importante de cánceres en otras partes del cuerpo, y 6 y 11, que causan 90% de las verrugas genitales.
La vacuna bivalente producida por GlaxoSmithKline llamada Cevarix contiene péptidos de los tipos 16 y 18 además de un adyuvante que ayuda a estimular la respuesta inmune. Estudios clínicos han mostrado que ambas vacunas tienen 98% de eficacia en prevenir cánceres asociados a los VPH tipo 16 y 18, mientras que Gardasil también mostró 100% de eficacia en prevenir las verrugas genitales.
Por ahora, sólo la vacuna tetravalente es la única vacuna autorizada para usarse en hombres. La vacuna no sólo ayuda a disminuir el impacto que tienen los hombres como transmisores del VPH. También, al abatir la infección de los tipos 6 y 11, reduce los costos de tratamiento por verrugas genitales. En EU, cada año se presentan 2 millones de infecciones de ese tipo que cuestan miles de millones de dólares en diagnóstico y tratamiento explica Eduardo Lazcano Ponce.
En noviembre del 2011, EU y Canadá recomendaron extender la vacunación universal a los niños. Australia comenzará a vacunar a todos los niños de 12 y 13 años en el 2013.
En una editorial publicada este agosto del 2012, Margaret Stanley de la Universidad de Cambridge afirma: En muchos países desarrollados, el riesgo que tienen los hombres de padecer cánceres asociados a VPH es ahora comparable al de las mujeres . Por ello, concluye que no vacunar a los hombres impide lograr el máximo beneficio posible que las vacunas pueden proveer.
Para Lazcano las cosas no son tan sencillas cuando se dispone de pocos recursos y explica: En Australia, la incidencia de infección por VPH en hombres disminuyó considerablemente sin necesidad de vacunarlos , pero matiza: Si se cuenta con los recursos para comprar la vacuna, por supuesto que recomiendo vacunar hombres y mujeres .
laura.vargas@eleconomista.mx